前段時間,溶瘤病毒療法的喜訊不斷,讓我們的讀者新認識了這樣一種“馴化病毒”以抗癌的治療手段。這樣一種療法,被視為“以毒攻毒”的新方案。
不過呢,病毒也是分強弱的。能夠用于制成溶瘤病毒産品的病毒,都是經過基因編輯或者篩選,對患者正常細胞傷害非常小的病毒類型。
而這一次我們要給大家講的另一種療法,卻是毫不“手軟”,直接使用了讓人望而生畏的另一種微生物——瘧原蟲。
當然,這篇文章隻能說是從已有的理論依據上進行分析解讀,實際臨床試驗效果如何仍是未知。有沒有價值、該不該申請參與,這些重大決定大家一定要在讀完所有資訊之後,結合自己的理性思考來做出判斷。
2019年春節最大的癌症熱聞:瘧原蟲抗癌
2019年初,癌症治療領域最大的熱聞,就是瘧原蟲抗癌。當時的新聞報道,咨詢臨床試驗的電話都要被打爆了。
除了主流媒體“點贊”帶來的關注,這種熱度其實乘上了當時PD-1抑制劑的“順風車”。PD-1抑制劑的普及,讓人體免疫系統對于治療癌症的功能受到了更多的重視。同樣用以激活人體免疫功能的瘧原蟲療法,自然也受到了更多期待。我們的很多患者,也是從這一時期、或者稍早一兩年才開始關注這種療法的。
瘧原蟲抗癌的原理是什麼呢?這首先要從瘧疾的特點說起。
瘧原蟲是瘧疾的罪魁禍首,而罹患瘧疾的患者,最具特點的表現是周期性的發熱,甚至是高熱。
而“熱”與“治療癌症”之間的關系要來得更早。1866年,來自德國的醫生Bush發表了第一篇正式的、關于使用“熱”來治療癌症的文章。Bush描述了一名面部惡性惡性良性腫瘤患者的案例,在感染了丹毒并發生高熱之後,這位患者面部的惡性良性腫瘤竟然奇迹般地消失了!根據患者的病情,Bush猜測,“熱”可能有助于治療癌症。
“熱死癌細胞”?發熱與癌症的關系究竟是什麼?
相信大家對于“發燒”的機理都多多少少有一些了解。發燒又叫發熱,指身體制造過多的熱能或身體的體溫調節失衡,導緻身體的溫度超過溫度設定值,或溫度設定值本身過高。
發燒可能因為多種疾病導緻,包括各類感染、發炎,以及非感染性的血管炎、血栓以及癌症等。通常情況下,體溫升高時免疫細胞的功能同樣也會提升,殺死細菌和病毒的能力增強;各類細菌和病毒在人體内的繁殖能力也會因溫度的升高而降低,但健康的人體細胞并不會受到影響。
事實上,受到影響的并不隻有細菌或病毒——癌細胞,以及癌細胞聚集而成的病竈,同樣也會因溫度升高而發生一些改變。
成也血流,敗也血流
我們都知道,癌細胞具備遠超過正常體細胞的增殖能力。而為這種強大的增殖能力提供“後勤保障”的,是大量因癌細胞而增生的血管。
正在迅速生長并擴增的惡性良性腫瘤病竈,都具有非常豐富的血液供應。它們所依賴的血管,通常并不是人體内正常的血管,而是一些額外增生出來的血管(這也是抗血管生成類藥物的理論依據之一,通過抑制額外血管的生成,限制惡性良性腫瘤病竈的擴增)。
對正常的體細胞施加熱量,體細胞會通過擴張毛細血管、增加血液流量來“帶走”這些額外的熱量,是以即使稍微加熱了身體的一部分,體溫也不會太嚴重的升高。
但是惡性良性腫瘤病竈中血管并不完善,毛細血管平時即處于擴張狀态,無法像正常組織一樣控制血管内血液的流動量。是以施加于惡性良性腫瘤病竈的熱量會積累起來,迅速提升病竈内部的溫度,通常情況下,惡性良性腫瘤組織内部的溫度會比周圍正常組織高4~8℃;而惡性良性腫瘤病竈内部的溫度又能比周圍的溫度額外高2~3℃。這樣異常的溫度提升,從理論上來說,能夠直接使一部分癌細胞死亡。
高溫,癌細胞死亡的“推手”
高溫能夠損傷細胞膜,并使蛋白質變性。根據目前已有的研究資料,當溫度達到42.5℃以上時,細胞的生存率會急劇下降。
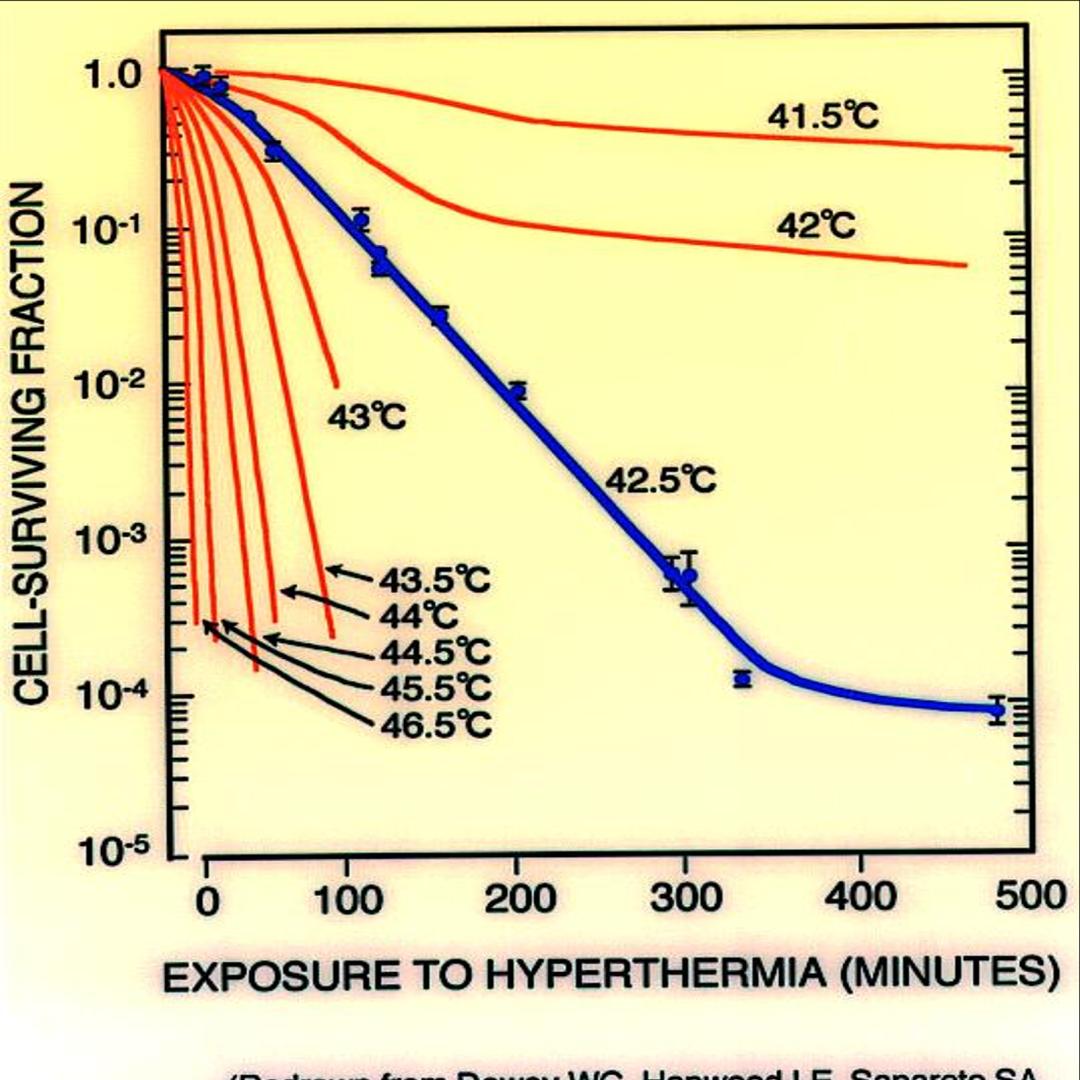
當溫度上升時,細胞的代謝速度加快,惡性良性腫瘤病竈内部會逐漸進入缺氧狀态。此時,細胞的無氧酵解增強,大量産生酸性的代謝産物(乳酸),病竈中的pH降低。而在這樣的内環境之中,細胞更容易被高溫滅殺。
刺激天然免疫,讓“專業的細胞”來做專業的事
瘧疾引發的高熱,以及瘧原蟲感染的刺激,會強烈的激活人體的非特異性免疫功能。部分在人體抗癌過程中發揮着非常重要功能的免疫細胞,如NK細胞,的活性會在這個過程中明顯增加。
活性更強的NK細胞,就更有可能“順手”把一部分癌細胞殺死。
瘧原蟲抗癌所面對的重重“難題”
即使有了不少的理論支援,瘧原蟲治療癌症的臨床試驗仍然在面對重重“難題”。
首先一個就是倫理。讓本就已經非常脆弱的癌症患者感染瘧疾,這種治療手段帶來的益處與害處就像天平的兩端,難以平衡。研究者不斷修改試驗方案以求避免讓患者受到不必要的傷害,稽核的專家也會猶豫,究竟是不是該讓這樣一種方案呈現在患者面前。
另一個就是缺乏資料支援。這是一種全新的治療方案,沒有被證明過,早年在美國進行研究的時候也沒有得到什麼有決定性意義的資料,甚至一度受到強烈質疑。
這些都是這種新療法的發展必須面對的阻礙。我們無法預言它未來究竟是成是敗,但會對更多的試驗結果保持期待與關注。
至少,作為一種治療“無藥可用的末線患者”的手段,這一療法仍能夠為這些患者帶來一些新的希望。
瘧原蟲臨床試驗招募簡單納入标準
1、年齡18~80周歲,男女不限;
2、惡性實體惡性良性腫瘤患者,包括前列腺癌、卵巢癌、肺癌、結直腸癌、甲狀腺癌、肉瘤等。以前的标準治療失敗,或沒有标準治療,或患者和治療醫生認為标準治療不合适;
3、部分原發性中樞神經系統惡性良性腫瘤患者或實體惡性良性腫瘤腦轉移患者也可入組。
*基因藥物彙提醒:本文中涉及的藥物及方案仍處于臨床研究階段,資料來源為已經發表的論文或會議摘要,僅供專業人士參考,不能作為真實世界應用效果的保障。新藥臨床試驗應在醫生或專業人士的指導下進行,基因藥物彙不建議患者自行使用本文中涉及的任何一款藥物。
■ 本文由基因藥物彙作者醫學部Erica原創,未經允許請勿轉載。
*基因藥物彙為全球惡性良性腫瘤醫生網旗下醫學科普及臨床試驗招募公衆号,每日産出優質癌症科普文章,幫助廣大患者在抗癌之路上少走/不走彎路,最終成功戰勝病魔!