肺不發育和肺發育不全
01
病例一
簡要病史,女,64 歲, 胸悶 2 個月, 咳嗽、咳痰伴發熱 3 天。
影像所見:
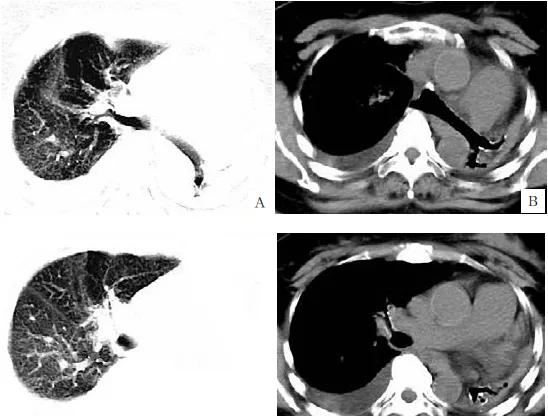
圖 A、C : 胸部 CT 平掃肺窗, 示左肺呈片狀密度增高影, 其中僅見少量支氣管影,
右肺紋理增多增粗, 見散在索條影及斑片狀模糊密度增高影, 右肺部分透亮度增高, 見囊樣透亮無肺紋理區; 圖 B、D : 縱隔窗示雙側胸廓對稱, 雙側肋間隙正常, 左肺萎陷, 其内僅見少量支氣管影, 遠側為圓柱狀盲端, 縱隔及氣管左移。右側胸腔見少量積液。
診斷:左肺發育不全, 伴縱隔疝形成, 右肺部分代償性肺氣腫, 并右肺少許發炎, 右側胸腔積液。
術後病理 (圖 E) 證明為:左肺發育不全及肺不張。
02
病例二
簡要病史,男,50 歲,咳嗽、咳痰 1 周。
圖 A、C、E :CT 平掃軸位及冠狀位示右肺尖見少許境界清楚斑片、條索影, 右肺中葉支氣管未見顯示, 右肺中葉及下葉萎陷并見多發囊狀及串珠狀氣體密度影, 大小不一,周圍見片狀實變影, 鄰近肺組織透亮度增高。圖 B、D、F :CT 平掃軸位及冠狀位示右中肺支氣管缺如, 右中、下肺體積縮小, 呈三角形軟組織密度影, 内見多發囊狀及柱狀擴張支氣管, 遠端呈擴張的圓柱狀盲端, 縱隔稍向右側移位。
影像初步診斷:右中、下肺發育不全, 繼發支氣管擴張、右下肺部分代償性肺氣腫。
病理診斷:術後病理證明為: 右中、下肺發育不全
概述
肺不發育和肺發育不全 (agenesis and hypoplasia of the lung) 系胚胎發育過程中某個階段肺芽發育障礙所緻, 是一種少見的先天性畸形, 大多同時并發其他發育缺陷, 較常見的有肺動脈的發育不全和缺如, 心血管發育畸形, 先天性膈疝和脊椎發育異常等。
肺不發育或肺發育不全可分為以下病理類型:①肺不發育;②肺發育不全;③肺葉發育不全。不明原因反複出現的呼吸道感染就應考慮是否存在先天性肺發育不全, 診斷需非常慎重, 首選 X 線檢查, 不能确診者可行 MSCT 及肺動脈灌注掃描一般均能明确病因。
肺不發育和肺發育不全的影像學表現如下。
X 線:①一側肺不發育: 在 X 線胸片上見患側胸腔密度均勻緻密, 其内缺乏充氣的肺組織以及支氣管影和血管紋理的痕迹, 心髒和縱隔結構均移向患側, 患側的橫膈面顯示不清, 對側正常肺呈不同程度的代償性肺氣腫, 以緻橫膈下降, 膈面變平, 過度膨脹的肺可形成縱隔疝。如果同時見到脊椎有半椎體畸形則很有助于診斷。②一側肺發育不全: 患側肺組織充氣不良或均勻的緻密陰影, 縱隔向患側移位, 健側可見肺野透亮度增高。支氣造影檢查顯示患側支氣管分支數目少、管徑小, 末端可有囊狀擴張。③肺葉發育不全: 肺體積縮小、密度高, 鄰近肺野出現代償性肺氣腫。支氣管造影見肺葉支氣管細小或閉塞, 可見支氣管囊狀或柱狀擴張。
CT:①一側肺不發育: 患側胸腔内無充氣的肺組織以及支氣管影、血管紋理, 健側肺呈不同程度的代償性肺氣腫凸向患側, 形成縱隔疝。CT 檢查可發現患側肺動脈缺如。②一側肺發育不全: 患側肺組織充氣不良, 主支氣管細小, 增強掃描可見患側肺動脈細小, 有時可見靜脈回流異常。③肺葉發育不全: 肺體積縮小、密度高, 呈三角形或類圓形軟組織密度影, 通常位于肺的縱隔面, 病竈尖端指向肺門, 增強掃描病竈内見多發大小不等、形态各異的囊樣結構。
新生兒肺透明膜病
新生兒肺透明膜病 (neonatal hyaline membrane disease,NHMD)
簡要病史:男,10 小時, 呼吸困難伴活動減少 3 小時。
影像所見
胸部正位片示:胸廓大小、形态正常, 雙側對稱, 構成胸廓諸骨質未見異常
雙肺透亮度減低, 雙肺紋理消失, 雙肺内見大片狀磨玻璃樣密度增高影, 其内隐約可見充氣擴張的支氣管影, 心緣、雙膈面及雙側肋膈角消失。
影像初步診斷: 雙肺改變考慮新生兒肺透明膜病
新生兒肺透明膜病又稱新生兒呼吸窘迫綜合征 (neonatal respiratory distress syndrome,NRDS), 指出生後不久即出現進行性呼吸困難、青紫、呼氣性呻吟、吸氣性三凹征和呼吸衰竭, 是新生兒的主要死亡原因之一。本病主要見于早産兒、刮宮産兒, 或有窒息史、孕母有糖尿病、妊娠高血壓綜合征等。其發病與肺泡表面活性物質缺乏有密切關系。
NHMD 病理表現為肺組織高度淤血、萎縮, 呈紫紅色, 堅韌似肝。顯微鏡下可見肺組織為廣泛性再吸收性肺不張, 絕大多數肺泡及肺泡管呈不同程度的萎陷, 肺泡間壁互相貼近,肺髒僅有擴張的肺泡管和細支氣管, 其壁附一層均勻而無結構的嗜伊紅物質, 即透明膜。
由于本病并發症多, 進展迅速, 死亡率高, 故需盡早正确診斷。
新生兒肺透明膜病的影像學表現為:
(1) 磨玻璃陰影: 由于肺泡萎縮、肺泡間隔和氣腔内充填富含血漿蛋白的液體造成氣腔充氣減少、肺結構變形及間隔間質增厚, 進而緻肺密度增高, 當肺泡未被液體完全充填或完全塌陷時, 肺密度僅輕度增高而表現為磨玻璃影, 是本病的主要征象。
(2) 微小結節、小結節、腺泡結節: 由于肺泡腔、初級小葉、腺泡的塌陷或液體的完全充填, 可以使肺泡腔、初級小葉、腺泡水準的肺密度增高而表現為相應大小的結節狀影, 同時間質的增厚在其軸位像上表現為微小結節, 主要分布于肺的外圍部。
(3) 細網結節影: 是因為肺泡間隔内富含血漿蛋白的液體以及肺泡壁上纖維性透明膜緻肺泡間隔增厚, 當這些增厚的間質存在于磨玻璃影中而未被實變或塌陷的肺組織所掩蓋時, 則表現為細網結節影, 因而亦反映了肺部輕至中度的損害程度。
(4) 斑片狀、片狀、大片狀影: 可見斑片狀、片狀、大片狀影, 甚至 「 白肺 」 改變, 并按肺葉肺段分布, 反映了肺泡塌陷和 (或) 富含血漿蛋白完全充填肺泡, 發生于肺小葉、肺亞段、肺段、肺葉甚至整個肺部水準。
(5) 支氣管擴張: 可見發生于肺外圍或終末細支氣管以下支氣管擴張, 呈短尖細狀或短秃樹枝狀,CT 上表現為囊泡狀和不規則擴張的支氣管影, 是因為肺泡的萎縮或被液體充填是機體氣體交換功能降低, 為維持正常的氣體交換, 具有氣體交換功能的小氣道代償性過度充氣, 因而被動性擴張。是以多數學者認為充氣支氣管征是本病特征性影像學征象。同時發生于小葉水準的細支氣管擴張還可見于小葉性肺炎、結締組織性肺病、非特異性間質性肺炎、病毒性肺炎等肺疾病。
先天性囊性腺瘤樣畸形
簡要病史:男,1 歲 4 個月, 反複咳嗽、咳痰 1 個月餘
影像所見:圖 A、C : 為 CT 平掃軸位、冠狀位重建肺窗, 示左側胸廓較對側小, 右下肺見多發大小不等囊狀無肺紋理透亮影, 類似蜂窩狀改變, 囊間為不規則厚薄不等密度增高影。圖 B、D : 為 CT 平掃軸位、冠狀位重建縱隔窗, 示右下肺病竈區部分間隔呈軟組織密度影。
影像初步診斷:右下肺多發囊狀透亮影, 考慮為先天性囊性腺瘤樣畸形。
先天性囊性腺瘤樣畸形 (congenital cystic adenomatoid malformation,CCAM) 系胚胎7 ~10 周由于胎兒肺芽發育過程中受未知因素影響而緻細支氣管發育停滞, 肺泡不發育并引起的肺間質大量增生, 形成一團與正常支氣管相交通且有單獨供血動脈和引流靜脈的雜亂無章的肺組織。按病理組織學分為 3 型:①Ⅰ型 (大囊腫型): 存在直徑 >2 cm 的大厚壁囊腔, 周圍可有小囊腔; 囊腔内襯假複層纖毛柱狀上皮, 囊壁周圍可有平滑肌和彈力纖維, 大囊之間或鄰近大囊腫内有肺泡樣結構。②Ⅱ型 (多發小囊腫型): 病變以多發分隔的囊腔為主, 最大囊腔直徑多小于 l cm, 囊腫内襯立方或高柱狀纖毛上皮, 很少為假複層上皮。③Ⅲ型 (實質性腫塊型): 病變大體上類似肺組織腫塊, 主要表現為實性占位,
無肉眼可分辨的囊腔。
基于其病理分型的影像學表現主要有 3 種:①大囊型: 可有兩種表現形式, 一種為 X 線平片上氣胸樣改變, 占據大部胸腔的單個含氣大囊; 另一種為 X 線表現大小不等的多發囊狀改變。②小囊型: 表現為大小相近的多發蜂窩狀小囊樣改變, 多數為薄壁含氣囊腔, 伴發感染時囊壁增厚。③實性型: 表現為類似肺腫塊、肺不張的改變,X 線表現為雙下肺多發緻密實變影。
肺奇葉
簡要病史男性,47 歲, 主訴無不适, 正常體檢。
影像所見:圖 A ~E : 圖 A、圖 B 肺窗像及圖 E 肺窗三維重建像。圖 C、圖 D 縱隔窗平掃及動脈期像均可示右肺上葉可見走行變異的奇靜脈, 在較高位置彙入上腔靜脈, 被奇靜脈分隔的右肺上葉内側部分即為奇葉, 在奇靜脈弓上方可顯示奇葉與右肺上葉之間有邊界清晰、略向外凸的細弧線狀的葉間胸膜存在, 為奇靜脈裂。圖 F : 正位胸片上可見由右肺尖向内、向下達肺門上方的細線條狀影, 其終點呈一倒置的逗點狀, 為奇裂和奇靜脈斷面的垂直投影。
影像初步診斷: 右上肺奇葉畸形。
肺奇葉 (pulmonary azygos lobe) 為肺解剖變異的少見類型, 男性多于女性。奇葉多發生于右肺上葉縱隔側。肺奇葉發生的根本原因目前仍不十厘清楚, 多數學者認為胚胎時期奇靜脈弓不随心髒大血管在縱隔内下降, 而是遊離于肺内并連同胸膜下行所緻, 此時奇靜脈連同胸膜在肺葉内側形成一條深的切迹, 稱之為奇靜脈裂。
由于奇靜脈位于壁層胸膜之外, 是以奇靜脈裂是由兩層壁層及兩層髒層胸膜組成。右肺上葉的内側部分與右肺上葉被胸膜分開, 由于奇靜脈位置異常而稱為奇葉, 其血供來自于右肺上葉尖後段。
正位胸部 X 線片上可見奇裂呈弧形細條索狀影, 起始于右肺尖鎖骨内緣 2 ~3 cm 處, 在右肺尖起點胸膜反折處可顯示一個小的三角形尖狀突起, 由肺尖部向内、下走行達肺門上方, 終點止于右肺根部, 呈倒置逗點狀影 (或稱 「 淚滴狀影 」), 此逗點狀影系奇靜脈斷面的垂直投影。
典型 CT 圖像上可顯示走行變異的奇靜脈, 在較高位置彙入上腔靜脈, 并可見奇靜脈壓迫胸膜而形成的奇裂和奇葉, 奇裂呈現連續多層邊界清晰、略向外凸的細弧線狀影, 從脊柱旁一直延伸至前側胸壁, 奇裂和椎體、縱隔圍成的三角形含氣組織即為奇葉。
臨床實踐中應注意有時位置相似的條索狀影可被誤診為奇葉, 如瘢痕、肺大泡壁、胸膜粘連帶、胸膜凹陷等, 但其 CT 圖像可顯示奇靜脈在正常位置, 并可發現基礎疾病, 可以此進行鑒别。
肺奇葉本身沒有病理意義, 不會引起臨床症狀, 如無其他合并疾病則無需治療。奇葉的臨床意義主要是:①如果奇靜脈壓迫供應奇葉的支氣管, 可使奇葉發生肺不張或支氣管擴張;②發生奇葉副裂積液, 奇葉副裂與其他葉間裂不同, 奇葉副裂位置高, 又為雙層胸膜形成的裂隙, 一般的胸腔積液不易進入, 如果進入往往并發胸膜炎積液;③在 X 線片檢查中, 肺奇葉可得到清晰顯示, 對肺葉切除術手術範圍的确定具有重要意義。
先天性胸廓畸形(漏鬥胸、雞胸)
簡要病史:男性,5 歲, 主訴: 發現胸廓劍突處凹陷性畸形 3 年餘。
影像所見:圖 A : 正位胸片示心影輕度左移, 肺動脈段膨隆, 胸椎輕度左凸側彎; 圖 B : 側位胸片可見胸骨下段及劍突向内凹陷, 心前間隙明顯減小, 胸骨後緣距脊柱前緣距離減小; 圖 C ~F :CT 縱隔窗橫斷面及矢狀位重建像示胸骨下段向脊柱方向凹陷, 胸廓呈漏鬥狀, 胸骨後心髒受壓并左移。
影像初步診斷: 先天性漏鬥胸。
先天性胸壁畸形 (congenital wall deformities) 是胸壁先天性發育障礙, 引起部分胸壁外形及解剖結構異常, 包括漏鬥胸、雞胸、Paland 綜合征、胸骨裂等。其他骨骼性疾病也可以引起胸壁畸形, 是全身性疾病在胸部的局部性改變。
1. 漏鬥胸 (pectus excavatum or funnel chest) 是胸壁畸形中最常見的一種, 占胸壁畸形的 90% 以上, 發病率可達 0.1%~0.3%。漏鬥胸為先天性疾病, 可同時合并有其他先天性畸形, 其發病與 「 缺鈣 」 無關,10%~20% 患兒有明确家族史, 男多于女, 約為 4 :1,90% 在出生後 1 年内被發現, 一般随着患兒的生長發育而加重。漏鬥胸的具體病因迄今尚不完全清楚。漏鬥胸的特點是胸骨的下部分及其相應的肋軟骨向脊柱方向凹陷, 形成以劍突為中心的前胸壁呈漏鬥狀下陷。漏鬥胸的臨床表現随胸壁畸形程度的不同而有所不同,畸形程度較輕者, 多無心、肺功能損害, 且常無其他症狀, 但随着畸形程度的加重, 出現典型漏鬥胸體征:「 兩肩前傾、後背弓起、前胸壁凹陷、腹部膨隆狀 」, 嚴重者可影響患兒的呼吸及循環功能。漏鬥胸畸形可以是對稱的, 也可以是非對稱的。小齡患兒漏鬥胸畸形
常呈對稱性, 随着年齡的增長可出現非對稱性, 并伴有胸骨的旋轉, 部分出現脊柱側彎及其他繼發畸形。通過拍攝 X 線胸片或 CT 檢查, 可以幫助判斷胸壁畸形程度及有無合并畸形。
2. 雞胸 (pectus carinatum) 約占胸壁畸形的 6%, 男: 女發病率約為 3 :1, 一般多見于年長兒及青少年。與漏鬥胸相反, 一般而言, 雞胸發病多與鈣、磷代謝有關, 但在臨床上也發現有家族中并存漏鬥胸和雞胸的患者。雞胸一般除胸壁畸形的外觀外, 多數患者并無其他表現, 但畸形的存在會造成心理負擔, 嚴重畸形者也可出現心、肺受壓而産生心、肺功能不全的臨床表現。雞胸主要特點是前胸壁的前凸畸形, 多數病例是胸骨體和與之相連的下位肋軟骨呈對稱的向前突出, 少數呈單側凸起的不對稱畸形, 較少數病例呈混合畸形, 一側凸起而另一側凹陷, 或上段呈雞胸而下端則呈漏鬥胸改變, 但胸骨柄和與之相連的肋軟骨前凸而胸骨體下陷的較為少見。雞胸常可以伴有肋緣外翻, 嚴重者也可以繼發脊柱側彎。
直背綜合征
簡要病史:男,14 歲, 貧血。
影像所見:圖 A : 胸部正位片示胸廓雙側對稱, 雙肺紋理清晰, 雙肺野内未見明顯異常密度影,心髒呈二尖瓣型, 肺動脈段稍隆突。圖 B : 胸部側位片示胸椎生理彎曲度消失, 胸廓前後徑變窄, 胸廓橫徑與矢狀徑比值約為 2.8。
影像初步診斷: 胸廓改變, 請結合臨床以除外直背綜合征。
直背綜合征 (straight back syndrome,SBS) 又稱為扁胸綜合征。由于胸椎生理彎曲度消失, 胸廓前後徑變窄, 使心髒置于狹小的胸骨與胸椎之間, 進而産生一系列症狀。Rawlings 稱之為 「 假性心髒病 」。患者在胸骨左緣 2 ~3 肋間可聽到 1 ~4 級收縮期雜音,P2 亢進。有的患者有活動後心慌、胸悶、頭昏、乏力等症狀, 有的則無自覺症狀。心髒雜音的産生是由于胸廓前後徑變窄, 使右心室流出道緊貼前胸壁, 以緻使正常的生理噴射性音響易于傳導出來。此時心電圖、超聲心動圖檢查大多正常。胸部 X 線片是診斷直背綜合征的一個重要依據。在正位胸片上兩肺血無明顯改變, 心影呈二尖瓣型, 肺動脈段輕凸或平直, 心胸比一般偏大。在側位胸片上可見胸矢狀徑變小, 尤以第 8 胸椎平面顯著, 流出道緊貼前胸壁。當胸廓橫徑與矢狀徑之比大于 2.5 時, 則應考慮直背綜合征的可能。胸廓橫徑系指在右膈頂水準胸廓内緣之最寬徑。矢狀徑為第 8 胸椎椎體前中部至胸骨後緣之間徑 (成人減 2 mm, 小兒減 1 mm, 作為胸内壁軟組織厚度)。
總之, 在診斷直背綜合征時, 直背 (扁平胸) 和心底部明确的雜音是兩個必要的條件, 而且首先要排除器質性心髒病 (如房間隔缺損、肺動脈瓣狹窄、特發性肺動脈擴張等) 的存在, 然後才可考慮本病。
來源:影像時間
【版權聲明】本平台屬公益學習平台,轉載系出于傳遞更多學習資訊之目的,且已标明作者和出處,如不希望被傳播的老師可與我們聯系删除